Certains troubles digestifs s’installent sans bruit, puis finissent par changer la vie : repas écourtés, sorties anticipées, fatigue qui colle à la peau. Dans ce flou, un mot revient souvent, parfois trop vite, parfois trop tard : maladie. Comprendre ce qui se joue aide à poser les bonnes questions, à repérer les symptômes, et surtout à ne pas rester seul face aux doutes. On parle ici de MICI, ces maladies inflammatoires qui bousculent le quotidien, progressivement, mais parfois très fort.
De quoi parle-t-on exactement quand on évoque Crohn ?
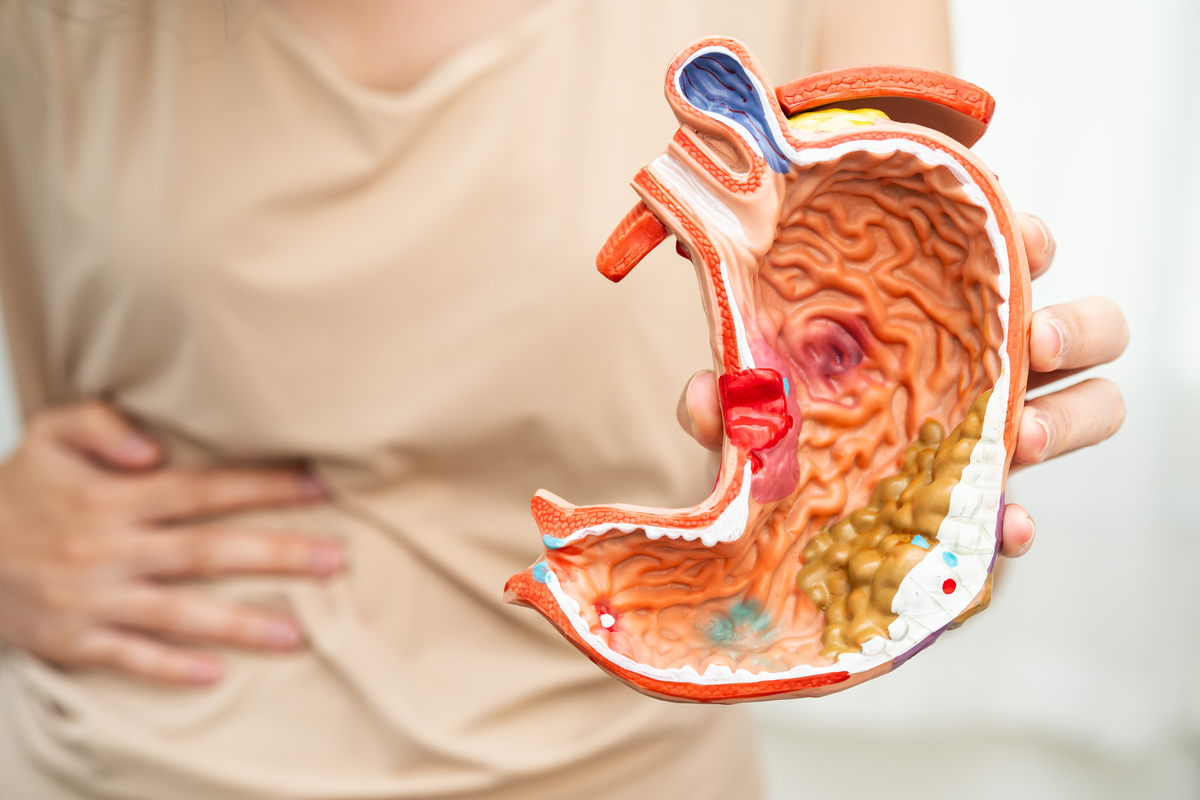
La maladie de Crohn. est une maladie inflammatoire chronique du tube digestif. Elle peut toucher tout le trajet, de la bouche jusqu’à l’anus, mais l’intestin est très souvent en première ligne. En pratique, l’inflammation fragilise la paroi, provoque des lésions et explique bien des symptômes.
La comparaison avec la colite est fréquente, et pas seulement dans les conversations : elle revient aussi en consultation. La colite ulcéreuse (souvent appelée rectocolite hémorragique) concerne surtout le côlon, de façon plus continue. La maladie de Crohn, elle, peut atteindre plusieurs segments de l’intestin, notamment l’intestin grêle, et parfois le côlon également. Cette différence change le diagnostic, le traitement, le risque de complications et, plus largement, le code de suivi au long cours.
Symptômes, poussées et complications : les signaux à surveiller
Les symptômes les plus typiques de la maladie de Crohn associent douleurs abdominales, diarrhée, fatigue, parfois fièvre et perte de poids. Les selles peuvent devenir très fréquentes, urgentes, et franchement épuisantes. Selon la zone intestinale concernée, le tableau varie : crampes après les repas, sensation de brûlure dans l’intestin, ballonnements, ou gêne au niveau de l’anus. Et c’est souvent ce qui déroute : l’atteinte n’est pas toujours “au même endroit”.
Autre particularité : l’évolution par poussées et périodes de rémission. Sur le papier, c’est clair. Dans la vraie vie, c’est plus ambigu : un mieux peut faire baisser la garde… puis une poussée revient. Certains signes doivent faire consulter vite : sang dans les selles, fièvre persistante, amaigrissement, douleurs intenses, ou suspicion de complications comme des sténoses, des abcès ou des fistules. Beaucoup de patients racontent la même erreur au départ : attendre, en pensant à une gastro ou une colite passagère. Or une maladie inflammatoire ne se gère pas avec le même code qu’un trouble fonctionnel.
Causes, facteurs de risque et diagnostic
Les causes exactes restent multiples : dérèglement immunitaire, terrain génétique, environnement, microbiote et interactions complexes avec le système de défense. Concrètement, ce n’est pas “dans la tête”, même si le stress peut amplifier les symptômes. Le tabac augmente le risque et peut aggraver l’évolution. À ce titre, les maladies inflammatoires comme Crohn et certaines formes de colite partagent des mécanismes, tout en gardant leurs spécificités.
Le diagnostic s’appuie sur un faisceau d’indices : interrogatoire, biologie, imagerie, et endoscopie. L’objectif est d’identifier la présence d’inflammation, la localisation, la profondeur des atteintes, et l’impact sur la paroi et le reste du tube digestif. On parle d’atteinte intestinale, parfois profonde, parfois étendue, avec des zones intestinales “saines” entre deux zones malades. Décrire précisément les symptômes (douleur, rythme des selles, fatigue, fièvre) aide le gastro : c’est un vrai code d’efficacité.
Traitement, médicaments et vie quotidienne : viser la rémission
Le traitement dépend de la sévérité, de la localisation et du contexte. Il peut reposer sur des médicaments anti-inflammatoires, des immunomodulateurs, des biothérapies (par exemple anti-TNF), parfois une chirurgie, notamment en cas de complications. L’objectif est clair : réduire l’inflammation, diminuer le risque de rechute, et obtenir une rémission durable. Il existe aussi des stratégies par paliers, avec des options de première ou de seconde ligne : ce code varie selon les recommandations et le profil du patient.
Au quotidien, la vie avec la maladie de Crohn demande des ajustements. Pendant les poussées, l’alimentation est souvent simplifiée, fractionnée, et l’hydratation devient prioritaire (surtout si les selles sont nombreuses). Pourtant, “supprimer tout” d’un coup est rarement une bonne idée : mieux vaut avancer avec le gastro ou une diététicienne, et noter ce qui déclenche. Cela devient un code personnel utile : horaires, douleurs, fatigue, tolérance de certains aliments, sommeil. Une astuce bête, apprise après une mauvaise semaine : changer trois choses à la fois empêche de comprendre ce qui aide vraiment.